«Память» стволовых клеток костного мозга может поддерживать воспаление
Беда не ходит одна, говорят в народе, и некоторые болезни часто встречаются совместно. Известно, что у одного больного может быть сочетание разных хронических воспалительных заболеваний, связанных между собой патогенетически, и недавно исследователи изучили механизм этого явления.
У иммунной системы есть такое свойство, как иммунологическая память – способность быстро и эффективно инициировать иммунный ответ в ответ на повторную встречу с одним и тем же антигеном (веществом, которое организм рассматривает как чужеродное или опасное). Это хорошо в случае вирусных или бактериальных антигенов, но иммунная система может запомнить свою реакцию и на внутренние факторы, связанные, к примеру, с хроническим воспалением. И это плохо: такая «память» будет способствовать воспроизведению патологического процесса.
Под иммунной памятью обычно подразумевают Т- и В-клетки памяти, относящиеся к приобретенному иммунитету. Однако не так давно было обнаружено, что существует и память врожденного иммунитета, связанная с нейтрофилами и моноцитами – миелоидными клетками крови. Участвуя в борьбе с инфекцией и в развитии воспаления, эти клетки могут «запоминать» свое состояние и более активно реагировать при похожей угрозе.
Недавно международная группа ученых провели эксперименты на лабораторных мышах, у которых был вызван пародонтит – воспалительное заболевание десен. Пародонтит был выбран в качестве модели воспалительного процесса неслучайно, так как уже давно была установлена достаточно загадочная связь между этой патологией и риском развития целого ряда заболеваний, от ревматоидного артрита, пневмонии и диабета до сердечно-сосудистых заболеваний, некоторых видов рака и болезни Альцгеймера.
Оказалось, что реакцию на воспаление «запоминают» гемопоэтические стволовые клетки костного мозга – предшественники миелоидных клеток крови. Костный мозг – основной кроветворный орган, и стволовые клетки умеют быстро реагировать на проблемы, изменяя «выход» нужных дифференцированных клеток. При этом выяснилось, что такая память у них формируется за счет эпигенетических изменений, которые не затрагивают последовательность ДНК, но влияют на параметры «включения» и «выключения» генов (в нашем случае – связанных с воспалением).
Процесс, в результате которого появляется «конвейер» производства гиперреактивных иммунных клеток крови, может запускаться не только пародонтитом, но и любым заболеванием, сопровождающимся воспалением. Такие клетки будут активно двигаться к воспаленным тканям, способствуя обострению патологического процесса. Так, вероятно, и формируется положительная обратная связь между их клеточными предшественниками – стволовыми «клетками памяти», и развитием воспаления.
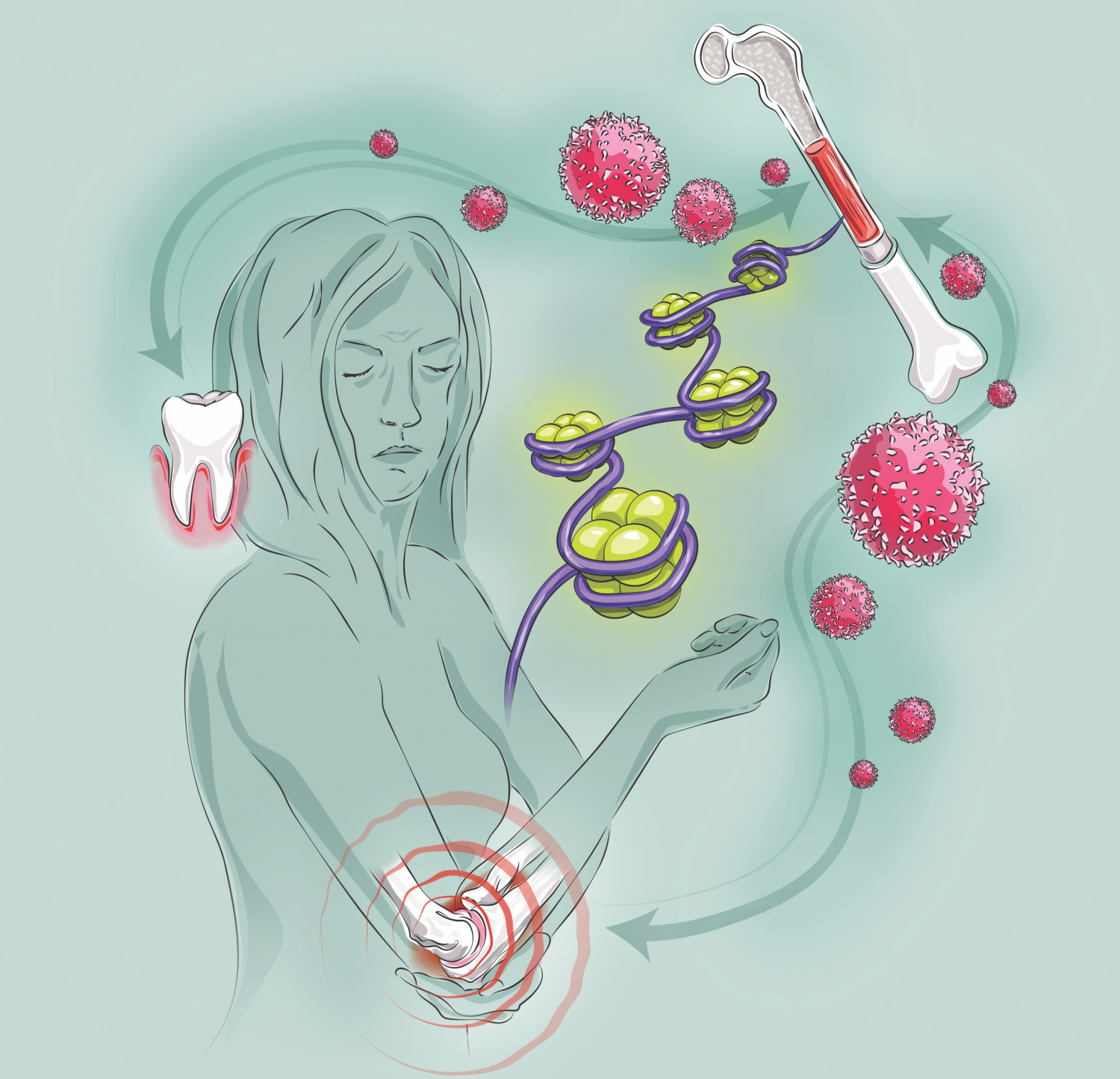
Рисунок из пресс-релиза Пенсильванского университета How one inflammatory disorder exacerbates another – ВМ.
Свои выводы исследователи подтвердили экспериментально, пересадив здоровым мышам костный мозг больных пародонтитом. И когда через несколько месяцев после трансплантации у этих мышей вызвали воспаление суставов (артрит), он протекал у них более тяжело, чем у особей, которым пересадили костный мозг от здоровых доноров.
В еще одной серии экспериментов ученые показали, что ключевую роль в формировании «воспалительной памяти» играет молекулярный сигнальный путь, управляемый рецептором провоспалительного цитокина интерлейкина 1 (IL-1). У мышей, у которых этот сигнальный путь «выключили», «память» гемопоэтических стволовых клеток не формировалась.
Из результатов этой работы сами исследователи делают два практических вывода. Во-первых, что смягчить негативные эффекты «воспалительной памяти» можно путем блокирования работы рецептора IL-1. Во-вторых, что необходимо пересмотреть критерии выбора доноров костного мозга, чтобы не подвергать реципиентов повышенному риску воспалительных заболеваний.
Статья Li et al. Maladaptive innate immune training of myelopoiesis links inflammatory comorbidities опубликована в журнале Cell.
«Наука из первых рук»
Портал «Вечная молодость» vechnayamolodost.ru


