Модифицированные иммунные клетки лечат последствия инфаркта
Иммунные клетки узнают патогены и больные клетки с помощью рецепторов: поверхностных белков, которые способны связываться с теми или иными молекулами, принадлежащими вирусам, бактериям, злокачественным клеткам и т. д. Но эти иммунные рецепторы не всегда срабатывают с должной эффективностью; наконец, у клетки вообще может не оказаться нужного рецептора. Какое-то время назад исследователям пришло в голову, что иммунные клетки стоило бы модифицировать, снабдив их именно тем рецептором, который нужен. Так появился метод CAR Т-лимфоцитов, где CAR означает chimaeric antigen receptor – то есть Т-лимфоциты с химерным рецептором к антигену (под антигеном понимают молекулу, которую иммунитет должен узнать и отреагировать на неё). У индивидуума берут Т-клетки и модифицируют их рецепторы так, чтобы они узнавали конкретные молекулы-антигены и узнавали их хорошо. Потом CAR Т-лимфоциты вводят обратно больному.
Обычно CAR T-лимфоциты настраивают на раковые клетки, конструируя им такие рецепторы, которые узнавали бы только раковые молекулы-антигены, отсутствующие на здоровых клетках. Но вообще этот метод можно приспособить и для других целей. Два года назад мы писали о том, как CAR Т-лимфоциты настраивают против состарившихся клеток, которые, накапливаясь, провоцируют различные хронические болезни. А в 2019 г в Nature была опубликована статья, в которой CAR Т-клетки занимались сердцем. После сердечного приступа повреждённые участки в сердце заживают, но новых мышечных клеток не появляется (сердце регенерировать не умеет), так что их место занимает соединительная ткань – иными словами, происходит рубцевание сердца. Соединительная ткань не проводит электрических импульсов и не сокращается, кроме того, она не слишком эластична, так что рубец мешает работать сердцу. Желательно, чтобы соединительной ткани появилось ровно столько, столько нужно, но она имеет свойство разрастаться, так что после приступа сердечная мышца работает хуже, чем раньше, не только потому, что часть мышечных клеток погибла, но и из-за соединительной ткани.
Соединительнотканные клетки фибробласты в активном состоянии несут на себе белок FAP (fibroblast activating protein – белок, активирующий фибробласты). CAR Т-клетки можно настроить так, чтобы они распознавали FAP и уничтожали активные фибробласты – тогда рубцевание будет не слишком сильным. Однако проблема в том, что CAR Т-клетки будут работать несколько месяцев, и за это время они вообще истребят все активные фибробласты – а ведь повреждение в сердце всё-таки должно зажить.
В недавней статье в Science (Gao & Chen, T cells to fix a broken heart) говорится, что модифицированные Т-лимфоциты будут работать не очень долго, если модифицировать их прямо в организме. Эксперименты ставили с мышами, которым вводили наночастицы с мРНК внутри (примерно такой же метод используется в РНК-вакцинах). Липидные наночастицы (LNPs) служат посылками, которые доставляют в Т-лимфоциты мРНК, кодирующую рецептор для распознавания белка FAP на фибробластах. Чтобы посылки пришли точно по адресу, их снаружи покрывают антителами к белку CD5 – он сидит на поверхности Т-лимфоцитов.
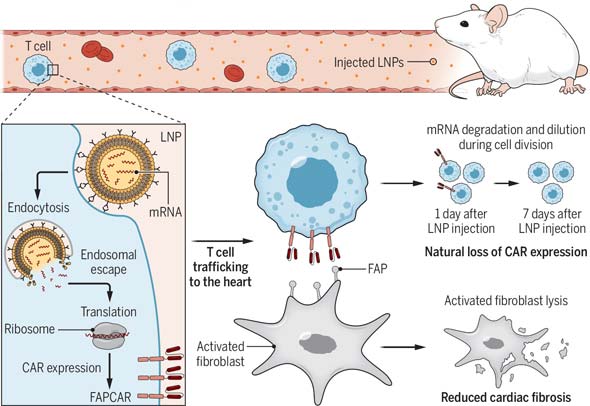
Рисунок из статьи в Science.
Почему такие CAR Т-клетки будут работать недолго? Потому что мРНК долго не живёт, и спустя не очень большое время она разрушится, и Т-клетки перестанут синтезировать рецептор для распознавания FAP. У мышей через сутки-двое в крови обнаруживалось 15–22% CAR Т-лимфоцитов, после чего их количество начинало падать и через неделю они полностью исчезали.
Чтобы проверить, насколько такой метод эффективен в отношении сердца, мышам вводили препараты, заставлявшие сердечную мышцу работать на износ. После того, как в сердце появлялись признаки фиброза (то есть разрастания соединительной ткани), животным вводили модифицирующие наночастицы. И соединительной ткани в сердце действительно образовывалось меньше: сердце мышей с CAR Т-лимфоцитами выглядело почти так же, как у обычных здоровых мышей, и работало оно заметно лучше, чем у мышей, у которых лимфоциты не модифицировали.
То есть Т-лимфоциты можно в случае чего модифицировать прямо на месте, не доставая их из организма – причём способ такой модификации как было сказано, уже проверен на людях благодаря мРНК-вакцинам. И не обязательно ограничиваться сердцем: Т-клетки можно нацеливать на какие-то другие ткани и органы, где требуется непродолжительное иммунное вмешательство. С другой стороны, если говорить о сердце, то здесь нужно проверить, насколько метод CAR Т-лимфоцитов годится при тяжёлых поражениях сердечной мышцы с масштабным рубцеванием.
Кирилл Стасевич, Наука и жизнь (nkj.ru) по материалам The Scientist
Портал «Вечная молодость» vechnayamolodost.ru


